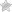Воспаление легких (пневмония) – это острое заболевание, поражающее дыхательную систему человеческого организма. При пневмонии происходит инфекционное поражение тканей легких.
Самые распространенные возбудители пневмонии – это бактерии (стафилококки, стрептококки, клебсиелла, гемофильная палочка), внутриклеточные паразиты (микоплазмы, хламидии, легионеллы), вирусы (вирус герпеса, вирус гриппа, РС-инфекция, парагрипп), грибы (кандида).
Положить начало развитию воспаления легких могут всевозможные вирусные инфекции, которые провоцируют воспалительные процессы в верхних дыхательных путях и обеспечивают благоприятные условия для развития бактерий-возбудителей. Во время пневмонии в воспалительном процессе задействуются все части легкого (альвеолы, бронхи, плевра, межуточная ткань).
Исходя из того, где расположен воспаленный очаг, выделяют несколько типов пневмонии:
На сегодняшний день существует следующая классификация разновидностей пневмонии:
Факторы риска, повышающие вероятность развития пневмонии:
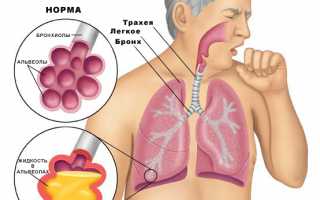
Симптомы пневмонии
Характерные симптомы воспаления легких: лихорадка, повышение температуры до 38-39,5 градусов, кашель, часто сопровождающийся обильным отделением мокроты, одышка, проявляющаяся как при физических нагрузках, так и в состоянии покоя. Возможен дискомфорт или боли в области груди.
Также у больных пневмонией отмечается общая слабость, понижение работоспособности, быстрая утомляемость, потливость, снижение аппетита, нарушения сна. У людей пожилого возраста, страдающих пневмонией, могут преобладать симптомы общей интоксикации.
Врачи подчеркивают, что пневмония остается одной из наиболее распространенных инфекционных болезней, требующих внимательного подхода к диагностике и лечению. Специалисты отмечают, что своевременное обращение за медицинской помощью может значительно снизить риск осложнений. Важно учитывать, что симптомы пневмонии могут варьироваться от легкой одышки до высокой температуры и сильной боли в груди. Врачи рекомендуют проводить вакцинацию против пневмококковой инфекции, особенно для людей с ослабленным иммунитетом и пожилых пациентов. Кроме того, они акцентируют внимание на необходимости соблюдения режима отдыха и полноценного питания в процессе восстановления. Профилактика и ранняя диагностика играют ключевую роль в борьбе с этой болезнью.

Диагностика пневмонии
При появлении характерных симптомов пневмонии и возникновении подозрения на пневмонию необходимо в обязательном порядке сделать клинический анализ крови. На острое бактериальное воспаление могут указывать стремительное повышение уровня лейкоцитов, увеличение количества палочкоядерных нейтрофилов и скорость оседания эритроцитов (СОЭ).
На развитие воспаления легких с большой долей вероятности указывает увеличение уровня концентрации лейкоцитов более 10*109. Если же уровень лейкоцитов падает до показателя менее 3*109 либо повышается до показателя, превышающего 25*109, это является неблагоприятным прогнозом и свидетельствует о тяжелом течении заболевания и вероятном риске появления осложнений.
Чтобы точно установить диагноз «пневмония», необходима рентгенография грудной клетки. Ее делают в прямой и при необходимости в боковой проекции, что позволяет не только поставить диагноз «острая пневмония», но и определить вероятность возможных осложнений и оценить продуктивность лечения.
Увы, в определенных случаях рентгенография не приносит результатов. В подобных ситуациях пользуются методом исследования, дающим более точный результат, – компьютерной томографии легких.
В каких случаях назначают компьютерную томографию:
Биохимический анализ крови не помогает поставить диагноз «пневмония», однако с помощью него могут быть выявлены сопутствующие нарушения в работе внутренних органов. Как правило, определяют такие показатели, как глюкоза, аспартатаминотрансфераза, аланинаминотрансфераза, билирубин прямой и билирубин общий, мочевина, креатинин, С-реактивный белок.
Исследование мокроты (как микроскопическое, так и бактериологическое) проводится в обязательном порядке.
Если есть подозрения, что у пациента имеется атипичная инфекция, берут анализ крови на антитела (IgG и IgM) к возбудителям Mycoplasma pneumoniae, Chlamydya pneumoniae, Legionella pneumonia.
Если у пациента обнаруживаются признаки появления туберкулеза, нужно проконсультироваться у фтизиатра и в обязательном порядке исследовать мокроту, также требуется углубленное рентгенологическое обследование и проведение внутрикожных тестов.
Лечение пневмонии
Неосложненные формы пневмонии могут лечить врачи широкого профиля, такие как педиатры, терапевты, врачи общей практики и семейные врачи. Если пациент находятся в тяжелом состоянии, ему требуется госпитализация, по возможности в специальные стационары, называемые пульмонологическое отделение.
В основе лечения пневмонии – прием антибактериальных препаратов. Какой препарат выбрать, какую дозировку назначить и сколько по времени принимать препарат – все эти вопросы решает лечащий врач, основываясь на данных о возрасте больного, наличии сопутствующих заболеваний и специфики клинической картины воспаления легких. Как правило, при лечении пневмонии используют комбинацию из двух разных антибактериальных препаратов.
Если у больного присутствует кашель с отделением мокроты, ему назначаются разжижающие мокроту и отхаркивающие препараты. Если больной страдает одышкой, применяются препараты, расширяющие бронхи. Если нет возможности применять ингаляционные препараты, прописывают эуфиллин или производные от него, такие как теотард или теопек.
Если есть соответствующие показания, проводится инфузионная терапия. Для данной процедуры готовят капельницы с раствором глюкозы либо с солевыми растворами (дисоль, физиологический раствор, раствор Рингера и проч.). Если у пациента тяжелая форма воспаления легких, можно назначить иммуномодулирующую терапию. Для этого назначаются для введения внутривенно иммуноглобулины. Если температура тела превышает показатель в 38,5 градуса, прописывают жаропонижающие средства. Также требуется прием поливитаминных препаратов.
Пневмония — это заболевание, о котором многие слышали, но не все понимают его серьезность. Люди часто делятся своими историями о том, как они или их близкие сталкивались с этой болезнью. Некоторые вспоминают, как тяжело было дышать, как высокая температура и кашель мешали обычной жизни. Многие отмечают, что своевременное обращение к врачу и правильное лечение сыграли ключевую роль в выздоровлении.
Среди распространенных мнений можно встретить и страх перед осложнениями, особенно у пожилых людей и детей. Некоторые делятся опытом вакцинации, которая, по их мнению, значительно снижает риск заболевания. В социальных сетях часто обсуждают важность профилактики и укрепления иммунной системы, что также вызывает интерес и вопросы у многих. В целом, пневмония остается актуальной темой, вызывающей множество эмоций и размышлений о здоровье и заботе о близких.

Лечение пневмонии народными средствами
Данный вид лечения может быть только дополнительным к основному лечению лекарствами, но не служить ему полноценной заменой.
Распространенная рекомендация – пользоваться продуктами пчеловодства, такими как прополис, мед и т.п. К примеру, 2-3 раза в день съедать по одной – две столовых ложки меда, дополняя его горячим питьем. Кроме того, рекомендуют съедать значительные дозы лука и/или чеснока.
Питье: по одной чайной ложке – лист мать-и-мачехи, трава спорыша, цветки черной бузины, на стакан кипятка. Заварить, дать настояться в течение получаса. Принимать по четверти стакана 4 раза в день за полчаса до приема пищи. Рекомендуется при пневмонии, бронхите, плеврите.
Смешать: 2 части листьев мать-и-мачехи, 1 часть березовых листьев, 2 части аптечной ромашки, 2 части травы багульника, 2 части травы душицы. На 500 миллилитров крутого кипятка 2 столовые ложки смеси. Кипятить в течение 10 минут, затем укутать, дать настояться в течение получаса. Процедить и пить по трети стакана три раза в день после приема пищи. Средство используется при хронической пневмонии.
Две чайные ложки высушенных ягод черники залить крутым кипятком, дать настояться, принимать в теплом виде по половине стакана четыре раза в день. Средство подходит для лечения воспаления легких.
Вопрос-ответ

Каковы основные симптомы пневмонии?
Основные симптомы пневмонии включают кашель (часто с выделением мокроты), одышку, боль в груди, лихорадку, озноб и усталость. У некоторых пациентов могут наблюдаться также головная боль и мышечные боли.
Какие факторы могут способствовать развитию пневмонии?
Факторы, способствующие развитию пневмонии, включают ослабленный иммунитет, хронические заболевания (например, астма или диабет), курение, возраст (особенно у детей и пожилых людей) и пребывание в условиях, способствующих распространению инфекций, таких как больницы или дома престарелых.
Как проводится диагностика пневмонии?
Диагностика пневмонии обычно включает физический осмотр, прослушивание легких с помощью стетоскопа, рентгенографию грудной клетки и анализы крови. В некоторых случаях могут быть назначены дополнительные исследования, такие как компьютерная томография или анализ мокроты.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования, особенно если у вас есть предрасположенность к заболеваниям дыхательных путей. Это поможет выявить возможные проблемы на ранней стадии и предотвратить развитие пневмонии.
СОВЕТ №2
Поддерживайте здоровый образ жизни: правильно питайтесь, занимайтесь физической активностью и избегайте курения. Укрепление иммунной системы поможет вашему организму лучше справляться с инфекциями, включая пневмонию.
СОВЕТ №3
Обратите внимание на симптомы, такие как кашель, одышка, высокая температура и боли в груди. При их появлении не откладывайте визит к врачу, так как ранняя диагностика и лечение могут значительно улучшить прогноз.
СОВЕТ №4
Вакцинируйтесь против пневмококковой инфекции и гриппа. Эти прививки могут значительно снизить риск развития пневмонии, особенно у людей с ослабленным иммунитетом или хроническими заболеваниями.